خونریزی از بینی
مترجم: دکتر حسام جهانديده
منبع:
New England Journal of Medicine February 19, 2009; 360: 784-9
مشکل باليني
براساس تخمينهاي جهاني حدود 60% از افراد در طول زندگي خود دچار خونریزی بینی ميشوند و تقريبا 6% از مبتلايان به خونریزی بینی به علت اين مشکل به پزشک مراجعه ميکنند. شيوع اين مشکل در کودکان زير 10 سال بيشتر است و مجددا پس از سن 35 سال افزايش مييابد.
ويژگيهاي آناتوميک
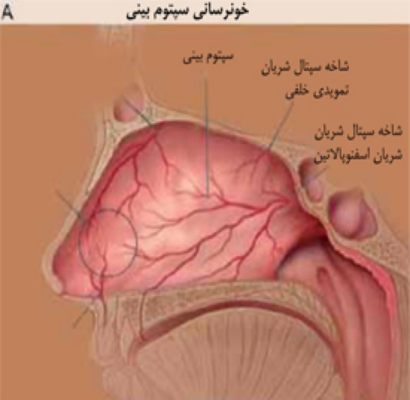
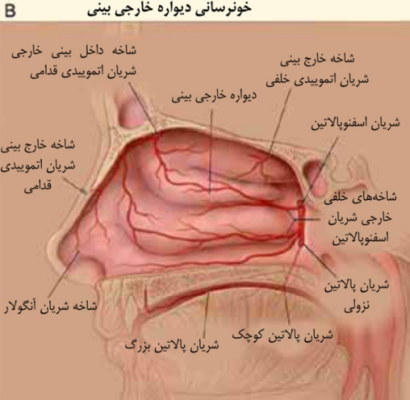
بيش از 90% موارد خونریزی بینی از قسمت جلویی تیغه بینی و در قسمتي که ناحيه کسلباخ ناميده ميشود روي ميدهند. خونرساني اين ناحيه از شريان های اصلی گردن هستند (شکل1). خونريزيهاي خلفي در بيماران مسن شايعتر هستند، به طوري که در يک گزارش گذشتهنگر متوسط سن بيماران مبتلا به خونريزي خلفي 64 سال بوده است.
علل و بيماريهاي همراه
مشکلات موضعي و عمومی هر دو ميتوانند در ايجاد خونریزی بینی نقش داشته باشند. آسیبهاي ايجاد شده به علت دستکاري خود بيمار (nose picking) خصوصا در کودکان شايع هستند. آسیبي مخاطي ناشي از داروهاي موضعي مثل کورتونها يا آنتيهيستامينها ميتوانند باعث خونریزی بینیهاي جزيي در 23-17% از بيماران استفاده کننده از اين داروها شوند. به نظر ميرسد در صورتي که بيمار به منظور کاهش اثرات اين داروها روي تیغه بینی، اسپري را به سمت جانبی حفره بيني استعمال کند، ميزان بروز خونریزی بینی کاهش يابد. آسیب به استخوان بيني يا تیغه بینی ميتواند باعث خونریزی بینی شديد شود. کاهش رطوبت مخاط بيني احتمالا عامل زمينهاي افزايش ميزان بروز خونریزی بینی در خلال ماههاي فصل زمستان است. ساير عوامل همراه با خونریزی بینی شامل سوراخ شدن تیغه بینی که اغلب باعث خشکي مخاط ميشوند، سینوزیت ويروسي يا باکتريايي، و تومورها هستند.
بيماريهاي عمومي که با اختلالات انعقادي همراهي دارند بايد در بيماران مبتلا به خونریزی بینی مدنظر قرار بگيرند. در يک مطالعه گذشتهنگر 45% از بيماران بستري شده به علت خونریزی بینی، مبتلا به اختلالات عمومی احتمالا مرتبط با خونريزي بيني از جمله اختلالات ژنتيکي مثل هموفيلي و اختلالات انعقادي اکتسابي ناشي از بيماريهاي کبد يا کليه، سابقه استفاده از داروهاي ضد انعقاد، يا سرطانهاي خون بودهاند. به نظر ميرسد آسپيرين با دوز پايين باعث افزايش خفيف احتمال خونریزی بینی شود. در يک کارآزمايي تصادفي شده درباره تجويز آسپيرين با دوز پايين براي پروفيلاکسي قلبي ـ عروقي در زنان، طي يک دوره 10 ساله ميزان گزارش شده خونریزی بینی در گروههاي آسپيرين و دارونما به ترتيب 19.1 % و 16.7% بوده است. درمانهاي طب جایگزین مثل مصرف سير، جينکو يا جينسینگ نيز ميتوانند با اختلال انعقادي عمومی خفيف منجر به خونریزی بینی همراهي داشته باشند.
پرفشاري خون نيز ميتواند با خونریزی بینی مرتبط باشد، با اين حال اين نظريه مورد اختلافنظر است. يک مطالعه جمعيتي مقطعي وجود همراهي بين پرفشاري خون و خونریزی بینی را رد کرده است. در يک مطالعه آيندهنگر بر روي بيماران مبتلا به پرفشاري خون و خونریزی بینی، ميزان بروز خونریزی بینی ارتباطي با شدت پرفشاري خون نداشته است. در اين جمعيت فشارخون اندازهگيري شده در زمان خونریزی بینی با فشارخون اندازهگيري شده در ساير زمانها مشابه بوده است. از ديگر سو ساير مطالعات نشاندهنده بالا بودن فشارخون در بيماران مبتلا به خونریزی بینی بودهاند. در مواردي که شروع خونریزی بینی ناگهاني است، تعيين پرفشاري خون به عنوان علت خونریزی بینی دشوار است زيرا بسياري از بيماران مبتلا به خونريزي فعال به علت اضطراب ناشي از اين پديده ميتوانند فشارخون افزايش يافته داشته باشند. تلانژکتازي خونريزي دهنده ارثي، اختلال ژنتيکي ديگري است که اغلب باعث خونريزي از بيني ميگردد.
راهبردها و شواهد
ارزيابي هر بيمار مبتلا به خونریزی بینی بايد با حصول اطمينان از وجود يک راه هوايي مطمئن و پايدار بودن وضعيت جریان خون آغاز شود. بيشتر موارد خونريزي بيني باوجود ظاهر وحشتناکشان تهديد کننده حيات نيستند. اخذ شرح حال کامل و توجه به سمت خونريزي، طول مدت، دفعات تکرار و شدت آن و نيز توجه به علل مرتبط يا برانگيزاننده ذکر شده و سابقه خانوادگي اختلالات خونريزي دهنده ضروري است.
معاينه باليني بايد بر تعيين قدامی بودن يا خلفي بودن محل خونريزي متمرکز باشد. اسپريهاي موضعي بيحس کننده و منقبض کننده عروق مثل ترکيبات ليدوکايين يا پونتيکايين با فنيل افرين يا اکسيمتازولين ممکن است براي کنترل خونريزي تا حدي که امکان معاينه فيزيکي کافي فراهم شود، ضروري باشند. ميتوان از اين اسپريها به صورت جداگانه يا ترکيبي و به صورت مصرف توام استفاده نمود. علاوه بر استفاده از اسپريهاي موضعي، جايگذاري دقيق و بدون ايجاد آسیبي باريکههاي پنبه آغشته به داروهاي بيحس کننده و منقبض کننده عروق در حفرات بيني نيز ميتواند سودمند باشد. تجارب باليني حاکي از آن است که اين رويکرد اغلب باعث کندشدن يا توقف خونريزي ميشود و ميتوان از آن براي خروج آرام لختهها استفاده کرد و بدين ترتيب شرايط مساعدتري براي بيمار در طول انجام معاينه کاملتر فراهم آورد. در بيماران مبتلا به خونريزي خلفي داراي اهميت باليني ميتوان از تزريق کامي (transpalatal) براي کنترل خونريزي از شريان اسفنوپالاتين کمک گرفت. آسانترين روش انجام اين کار خم کردن يک سوزن شماره 25 از فاصله 2.5 سانتيمتري نوک آن و وارد کردن آن به حفره پالاتين نزولي درست در سمت داخلی دندان آسياي بزرگ دوم بالا است. پس از آسپيره کردن و اطمينان از عدم ورود سوزن به داخل رگ، 2-1.5 ميليليتر ليدوکايين 1% همراه با اپينفرين با غلظت 1:100000 به آرامي تزريق ميشود. به محض کم شدن سرعت خونريزي ميتوان لخته خون داخل بيني را ساکشن و منشا خونريزي را ارزيابي نمود.
در بيماران مبتلا به خونريزي شديد، شمارش کامل سلولهاي خون همراه با تعيين گروه خون و آماده کردن خون براي تزريق احتمالي ضروري است. بيشتر بيماران دچار خونريزي خفيف تا متوسط هستند و بنابراين نيازي به تزريق خون ندارند و معمولا نيازي هم به انجام آزمونهاي انعقادي وجود ندارد. بررسيهاي آزمايشگاهي ممکن است در بيماران انتخابي ضروري باشند. به عنوان مثال در بيماراني که تحت درمان با وارفارين قرار دارند ممکن است براي تعيين بيشتر بودن سطح تاثيرات ضد انعقادي از محدوده درماني، انجام آزمونهاي انعقادي لازم باشد. در بيماران مبتلا به بيماريهاي عمومي که ميتوانند باعث ايجاد اختلالات انعقادي شوند نيز ممکن است ارزيابي کارکرد کبد يا کليه ضروري باشد. حتي در مواردي که اين آزمونها به صورت انتخابي انجام ميشوند نيز نتايج در تقريبا 80% از بيماران طبيعي هستند.
خونریزی بینیهاي يک طرفه راجعه که به درمانهاي محافظهکارانه ساده فوق پاسخ ندهند بايد شک به وجود تومور را برانگيزانند. تقريبا تمام بيماران مبتلا به تومورهاي خوشخيم يا بدخيم سينوس و بینی با علايم يک طرفه (يا ناقرينه) که ميتوانند مشتمل بر انسداد بيني، رينوره، درد صورت يا شواهد نوروپاتي اعصاب جمجمهاي مثل کرختي صورت يا دوبيني باشند، مراجعه ميکنند. در هر گونه خونریزی بینی يک طرفه راجعه بايد انجام بررسيهاي راديوگرافيک مثل سيتياسکن يا تصويربرداري با رزونانس مغناطيسي (MRI) و بررسي آندوسکوپي براي رد بيماريهاي خطير مدنظر قرار گيرد.
گزينههاي درماني
بيشتر خونريزيهاي جلویی بيني خودمحدودشونده هستند و نيازي به درمان طبي ندارند. ميتوان با فشار دادن قسمت جلویی بيني به مدت 15 دقيقه که منجر به فشرده شدن عروق قسمت جلویی تیغه بینی ميشود، اين گونه خونريزيها را کنترل کرد. در صورت امکان بيمار بايد در وضعيت آرامش کامل قرار گيرد. سر ميتواند بسته به راحتتر بودن بيمار رو به پايين يا رو به بالا قرار گيرد اما در هر حال نکته مهم عدم بلع يا آسپيره کردن خوني است که ممکن است از پشت وارد حلق شود. يکي از اشتباهات شايع بيماران فشار دادن روي استخوانهاي بيني است، در حالي که فشار بايد در قسمتهاي پایین تر و با فشردن پردههاي بيني بر روي تیغه بینی اعمال شود. علاوه بر اعمال فشار، اسپري اکسيمتازولين موضعي نيز ميتواند سودمند باشد. در يک مطالعه، استفاده از اسپري اکسيمتازولين باعث توقف خونريزي در 65% از بيماران مبتلا به خونریزی بینی در يک بخش اورژانس شده است.
خونریزی بینیهاي مقاوم به فشار و داروهاي موضعي منقبض کننده عروق ممکن است نيازمند کوتر کردن (یا اصطلاحا سوزاندن رگ بینی) باشند. پس از آمادهسازي بيني با داروهاي بيحس کننده و منقبض کننده، ميتوان از کوتر شيميايي به وسيله نيترات نقره بهره گرفت. اين روش از لحاظ بيخطري وضعيت قابلقبولي دارد و در يک مجموعه موارد باليني باعث کنترل خونريزي در بيش از نيمي از بيماراني شده است که خونريزي آنها به داروهاي منقبض کننده موضعي و اعمال فشار پاسخ نداده است. به منظور کاهش خطر پرفوراسيون ياتروژنيک تیغه بینی، در هر مرحله تنها يک سمت تیغه بینی بايد کوتر شود، هرچند ميزان دقيق بروز اين عارضه معلوم نيست. ميتوان از کوتر شيميايي در موارد خونريزي فعال خفيف يا پس از قطع خونريزي فعال و پس از مشاهده عروق برجسته استفاده کرد. در صورت ضرورت کوتر دوطرفه تیغه بینی جلسات درمان بايد بين 6-4 هفته با هم فاصله داشته باشند تا زمان لازم براي التيام مخاط فراهم شود. خونريزي شديد بيني که به کوتر شيميايي پاسخ ندهد ممکن است به کوتر الکتريکي نياز پيدا کند، با اين حال اين روش نيازمند ابزار خاص آن است.
از پک (یا اصطلاحا تامپون) بيني براي کنترل خونريزيهاي منشا گرفته از ناحيه کسلباخ که به درمانهاي فوق پاسخ نميدهند، استفاده ميشود. محصولات مرسوم مورد استفاده براي پک کردن عبارتاند از: مواد تجزيه ناپذير مثل گاز آغشته به وازلين، اسفنجهاي پلي وينيل استات هيدروکسيد که پس از خيس شدن باد ميکنند (مروسل) و پکهاي بادشونده با پوشش هيدروکلوييد که پس از خالي کردن و خارج نمودن قسمت داخلي آنها، سطح خارجيشان همچنان در تماس با مخاط باقي ميماند (Rapid Rhino) . اين پکها پيش از خارج شدن معمولا 3-1 روز در محل باقي ميمانند. در يک کارآزمايي تصادفي شده شاهددار، استفاده از اين پکها باعث توقف خونريزي در تقريبا 80-60 % از موارد مقاوم به داروهاي منقبض کننده و اعمال فشار شده است. وارد کردن و خارج نمودن اين پکها خود ميتواند باعث آسیب به مخاط و در نتيجه خونريزي مجدد يا درد شود. در يک کارآزمايي تصادفي شده درباره مقايسه مروسل با Rapid Rhino، تفاوت معنيداري در ميزان کنترل خونريزي بين اين دو محصول وجود نداشته اما هم به نظر بيماران و هم به نظر پزشکان گذاشتن و خارج نمودن Rapid Rhino آسانتر بوده است.
انواع مختلفي از موارد قابلجذب يا تجزيهپذير براي بيماران مبتلا يا غيرمبتلا به اختلالات انعقادي سودمند هستند. سلولز اکسيدشده (سرجي سل) و اسفنج يا خمير کلاژن خالص شده گاوي (ژل فوم) باعث افزايش لختهسازي و تا حدودي ايجاد اثر فشارنده ميشوند. ساير محصولات قابل جذب شامل کلاژن ميکروفيبريلي (Avitene)، ژلاتين خوکي (Surgiflo) و ژلاتين گاوي ـ ترومبين انساني (FloSeal) هستند. اين فرآوردهها معمولا به شکل پودر هستند و براي ايجاد ترکيبي که از لحاظ قوام شبيه حريره يا فرني است با مايع مخلوط ميشوند و به کمک سرنگ به صورت موضعي به کار ميروند. حسن اين محصولات قابليت شکلگيري آنها به صورت ساختار سهبعدي مطابق با حفره بيني و سهولت مصرف آنها است. تصميمگيري در مورد استفاده از اين محصولات به در دسترس بودن و هزينه آنها و ترجيح پزشک بستگي دارد. در يک کارآزمايي تصادفي شده غيرکور در مورد مقايسه FloSeal با پکهاي بيني (مروسل، گاز آغشته به وازلين يا Rapid Rhino) که با حمايت مالي شرکت سازنده انجام شده است،FloSeal در کنترل خونريزي بيني به ميزان معنيداري موثرتر بوده است (ميزان خونريزي مجدد ظرف 1 هفته 14% در برابر 40 % براي ساير درمانها). همچنين ميزان رضايت بيمار با FloSeal در مقايسه با ساير روشهاي پک کردن بيشتر، و احساس ناراحتي آنان کمتر بوده است. هزينه FloSeal معمولا بيشتر است اما باتوجه به کاهش هزينه مربوط به ويزيت پيگيري براي خروج پک ممکن است اين هزينه بيشتر، جبران شود. صرفنظر از نوع ماده قابلجذب مورد استفاده، بيشتر پزشکان استفاده از اسپري مرطوبکننده سالين را ظرف 48-24 ساعت پس از توقف خونريزي توصيه ميکنند تا بدين ترتيب بهبود مخاطي و فرآيند تجزيه پک مورد استفاده تسهيل شود.
در موارد خونريزي مرتبط با شريان اسفنوپالاتين ممکن است استفاده از پک خلفي ضرورت داشته باشد. بالونهاي بادشونده مثل Epistat و کاتترفولي معمولي به طور گسترده براي پک کردن خلفي مورد استفاده قرار ميگيرند. ميتوان از پکهاي خلفي با استفاده از گاز استريل که از طريق دهان وارد و سپس از بالا به داخل نازوفارنکس کشيده ميشوند نيز استفاده کرد، اما قرار دادن اين پکها در محل مناسب دشوارتر است. براي موثر بودن پک خلفي بايد کشش جلویی بر آن اعمال کرد تا ايجاد اثر فشاري در کوان و حفره اسفنوپالاتين را به دنبال داشته باشد. با ثابت کردن انتهاي جلویی پک بالوني يا بخيه کردن يک پک خلفي مرسوم به نزديک پره بيني، ميتوان اين اثر فشاري را ايجاد کرد. بدين ترتيب و با ايجاد اثر کششي متقابل پک خلفي در محل کوان حفظ ميشود، با اين حال بايد توجه داشت که از آسیب به پرهبيني که ميتواند باعث نکروز فشاري ميشود اجتناب گردد. در يک مجموعه موارد باليني، پک خلفي باعث توقف خونريزي در 70 % از بيماران مبتلا به خونريزي خلفي شده است.
در موارد استفاده از پکهاي بيني اغلب براي پيشگيري از بروز نشانگان شوک توکسيک از پمادهاي آنتيبيوتيک موضعي براي آغشته کردن پک يا از آنتيبيوتيکهاي خوراکي استفاده ميشود. ميزان بروز اين نشانگان پس از جايگذاري پک براي خونریزی بینی نامشخص است. ميزان 5/16 مورد به ازاي هر 100000 نفر در بيماراني که پس از جراحي بيني در آنها از پک بيني استفاده شده گزارش شده است. با اين حال با توجه به اينکه نشانگان شوک توکسيک حتي پس از جراحيهاي بینی و سینوس که در آنها از پک نيز استفاده نشده گزارش شده است مشخص نيست که اين موارد ناشي از پک کردن بودهاند يا خود جراحي.
از آنجايي که بروز اين نشانگان نادر است، دادهاي در مورد کاهش احتمال بروز اين مشکل به دنبال استفاده از آنتيبيوتيکها موجود نيست. بيماراني که در آنها پکگذاري جلویی يا خلفي به صورت دوطرفه انجام شده است معمولا براي پايش اشباع اکسيژن در بيمارستان بستري ميشوند زيرا در اين موارد احتمال بروز حملات آپنه وجود دارد.
در موارد عدم توفيق اقدامات محافظهکارانه در متوقف کردن خونريزي، به آمبوليزاسيون يا بستن عروق مسبب خونريزي به صورت جراحي نياز است. به کمک راديولوژي مداخلهاي ميتوان شاخههاي ديستال شريان ماگزيلاري داخلي و شريان اسفنوپالاتين را در خونريزيهاي خلفي آمبوليزه کرد. احتمال بروز عوارض عمده مثل سکته مغزي، فلج صورت، کوري يا نوروپاتي همراه با تجويز مواد حاجب تقريبا 4 % است. عوارض جزيي مثل هماتوم در تقريبا 10 % موارد روي ميدهند. ميزان موفقيت اين روش در مجموعه موارد گزارش شده بين 90-80 % است.
براساس چندين مجموعه گزارش شده از موارد باليني و نيز مرور متون موجود، ميزان موفقيت بستن جراحي شريان اسفنوپالاتين معادل يا بهتر از ميزان موفقيت آمبوليزاسيون است. ميتوان با استفاده از روشهاي پيشرفته آندوسکوپي، بستن شريان را ظرف مدت 60-30 دقيقه انجام داد. بستن آندوسکوپيک شريان اسفنوپالاتين خطرات مربوط به آنژيوگرافي را ندارد اما به بيهوشي عمومي نيازمند است. در صورت درمان خونريزي خلفي با پک خلفي براي کنترل فوري، و سپس بستن آندوسکوپيک شريان اسفنوپالاتين، هزينههاي کلي خدمات سلامت بيش از 50% کاهش مييابد. در يک مطالعه آيندهنگر استفاده از بستن آندوسکوپيک در مقايسه با پک خلفي معمولي، امکان ترخيص زودتر بيمار را از بيمارستان فراهم آورده است.
خونريزيهاي جلویی که از طريق کوتر کردن و پک کردن قابل کنترل نباشند نادر هستند، با اين حال برخي خونريزيها به مداخله جراحي نياز دارند. آمبوليزاسيون شريانهاي اتموييد قدامی و خلفي به ندرت انجام ميشود زيرا کانولاسيون شريان کاروتيد داخلي به علت افزايش احتمال سکته مغزي خطرناک است و در مورد شريان افتالميک نيز باعث افزايش احتمال کوري ميشود.
بيشتر متخصصان گوش و حلق و بيني از روش بستن خارجي براي شريانهاي اتموييد جلویی و خلفي استفاده ميکنند که در آن از طريق يک برش کوچک در قسمت داخلي ابرو و به کمک کوتر دو قطبي يا کليپس زدن به عروق درست در داخل اربيت و پيش از خروج آنها از حفرات اتموييدي قدامی و خلفي، اقدام به کنترل خونريزي ميشود. در صورت استفاده از اين رويکرد جراحي، خطرات سکته مغزي و کوري به ميزان چشمگيري کاهش مييابد.
پس از کنترل خونريزي براي پيشگيري از عود مجدد، مراقبت روتين از مخاط بيني توصيه ميشود. ژلها، لوسيونها و پمادهاي موضعي براي مرطوب کردن مخاط بيني و تسريع در بهبود مخاط شکننده و عروق سطحي در دسترس هستند. در يک کارآزمايي تصادفي شده يک سوکور بر روي کودکان مبتلا به خونریزی بینی مکرر، استفاده از کرم ضدعفوني در مقايسه با عدم درمان، باعث کاهش ميزان عود خونريزي شده است. با اين حال يکي از مرورهاي گروه کوکران (cochrane) بر روي 3 کارآزمايي (2 کارآزمايي تصادفي شده) درباره درمان خونریزی بینی مکرر در کودکان، نتايجي غيرقطعي به دنبال داشته است و تفاوت قطعي بين 3 راهبرد مختلف به کار رفته يعني کرمهاي ضدعفوني موضعي، کوتر نيترات نقره و عدم درمان نشان نداده است.
موارد عدم قطعيت
بسياري از جنبههاي درمان خونریزی بینی از جمله کارآمدي تامپونهاي قابل استفاده توسط خود بيمار، مواد منقبض کننده و ساير درمانهاي موضعي؛ نوع بهينه پکهاي بيني و طولمدت استفاده از آنها؛ نقش آنتيبيوتيکها در موارد استفاده از پکها؛ و اثربخشي روشهاي مختلف جراحي و آمبوليزاسيون، در کارآزماييهاي تصادفي شده مورد ارزيابي قرار نگرفته است.
راهکارها
در حال حاضر هيچ گونه راهکار تخصصي رسمي درباره خونریزی بینی وجود ندارد. با اين حال توصيههاي ارايه شده توسط آکادمي گوش و حلق و بيني و جراحي سر و گردن آمريکا، تقريبا با نکات ذکر شده در اين مقاله مطابقت دارند.
نتيجهگيري و توصيهها
بيشتر بيماران مبتلا به خونریزی بینی مانند بيمار ذکر شده در ابتداي مقاله، به درمانهاي محافظهکارانه شامل اعمال فشار روي قسمت جلویی تیغه بینی به مدت 15 دقيقه توسط خود بيمار، داروهاي موضعي منقبض کننده عروق، و پمادهاي مرطوب کننده موضعي پاسخ ميدهند. اگرچه کارآزماييهاي تصادفي شده اندکي درباره ارزيابي و مقايسه راهبردهاي درماني انجام گرفتهاند، مواردي که به رويکردهاي محافظهکارانه جواب نميدهند معمولا از طريق کوتر کردن يا پک کردن با انواع مختلف مواد قابل جذب بند آورنده خونريزي قابل کنترل هستند. موارد شديد ممکن است به پک خلفي، مداخلات جراحي يا آمبوليزاسيون نياز داشته باشند. در بيمار مورد اشاره در صورتي که خونریزی بینی مجددا تکرار شود، قطع آسپيرين بايد مدنظر قرار گيرد. خونريزيهاي عودکننده خصوصا در صورتي که يک طرفه يا همراه با ساير علامتهاي همراه در بيني باشند نيازمند ارزيابي راديوگرافيک و آندوسکوپي براي رد کردن تومورها هستند.